过继性细胞疗法(Adoptive Cell Therapy, ACT)目前在肿瘤治疗过程中取得了令人振奋的临床结果,美国和中国也相继批准了多款靶向CD-19和BCMA的临床产品。然而这种治疗方案面临着一个很棘手的临床问题––抗原丢失问题,即一部分肿瘤细胞会通过下调抗原表达或不表达抗原从而逃脱TCR-T细胞或CAR-T细胞的杀伤,从而导致癌症的进展,直至病患的死亡。
多年来美国维克森林大学医学院鲁勇课题组在Th9细胞的抗肿瘤功能的研究方面做出了一系列卓越的工作,并定义了Th9细胞代表着一种全新的T细胞模式(New T cell Paradigm)能够攻击晚期肿瘤。这些工作发表了包括Lu et al JCI 2012,PNAS 2014,Cancer Cell2018等一系列论文。
近日,美国康奈尔医学院鲁勇课题组(现已任职于Houston Methodist/Weill Cornell Medicine,详情请见本文最后)再次在Cancer Cell上发表了题为Adoptive cell therapy with tumor-specific Th9 cells induces viral mimicry to eliminate antigen-loss variant tumor cells的研究论文,首次报道了肿瘤特异性Th9细胞(TCR-Th9或CAR-Th9)可以根除含有特异性抗原丢失癌细胞的晚期恶性肿瘤。

在该项工作中,研究人员首次发现在晚期恶性肿瘤中的细胞免疫治疗中,使用传统的CAR-T或者TCR-T虽然在前期都能产生良好的抗肿瘤作用。不幸的是这些治疗总是伴随着后期的肿瘤的复发,而且T细胞治疗剂量增加5-10倍(high dose)也不能有效的控制肿瘤复发。
非常有趣的是当使用Th1高剂量或者Th17细胞进行治疗时,复发的黑色素肿瘤大面积肿瘤组织由原先的黑色变成了白色。研究者通过大量实验发现这是因为T细胞攻击的名叫TRP-1的抗原发生了丢失,而TRP-1蛋白是黑色素瘤产生黑色素时必须的。当黑色素瘤发生TRP-1抗原逃逸时,肿瘤停止产生黑色素,其颜色也随后自发发生了变化。
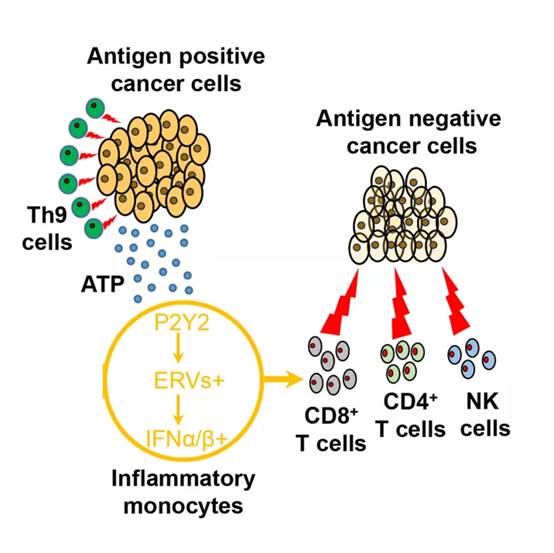
类似于这样的抗原丢失情况在文中使用的多种肿瘤模型中都很常见。但是研究者发现只有使用肿瘤特异性的Th9细胞进行治疗时,能治愈这些晚期肿瘤,且不会出现复发的情况。研究发现Th9细胞除了通过直接靶向杀伤表达特异性抗原的肿瘤细胞外,具备其他类型T细胞没有的特性(机理总结见下图):即可以通过eATP-ERVs-TLR3/Mavs途径刺激招募到肿瘤中的单核细胞释放一型干扰素(Type I IFN)进而激活宿主自身免疫系统杀伤抗原丢失的肿瘤细胞,最终达到彻底根除肿瘤的目的。这种能激活达到如此强度的自身免疫系统杀伤能力的T细胞目前只发现存在于Th9细胞治疗中。这项工作的意义在于为过继性细胞治疗中出现的抗原丢失临床问题提出了切实具体的解决方案,具有极高的转化意义和临床应用价值。